Препарат для лечения заболеваний печени и желчевыводящих путей

Основы диетического питания при холецистите
28.12.2022

Камни в желчном пузыре: причины возникновения, симптомы методы диагностики и лечения
26.12.2022

Заболевания желчного пузыря: как заподозрить, как лечить, как правильно питаться?
26.12.2022
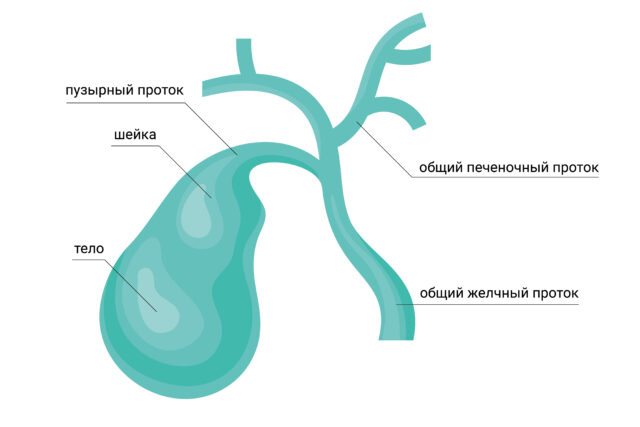
Значимость желчного пузыря для организма: функции органа, симптомы и профилактика заболеваний
20.12.2022

Что такое гастрит с рефлюксом желчи?
21.06.2022

Холестаз беременных: как определить и лечить
15.06.2022
Холецистит – это воспалительное заболевание желчного пузыря, которое нарушает деятельность системы пищеварения. На сегодняшний день представляет собой одну из самых частых пищеварительных патологий, от которой страдает примерно 20% населения во всем мире. Заболеванию подвержены все возрастные группы, но чаще от него страдают женщины старше 50 лет.
Спусковым механизмом для развития заболевания служит ухудшение нормального оттока желчи. Жидкость застаивается, начинается воспаление. Факторы, которые приводят к развитию холецистита:
- систематические погрешности в питании: переедание, частое употребление фастфуда, животных жиров, жареных продуктов, длительные периоды голодания;
- недостаток двигательной активности;
- частые стрессы;
- наличие паразитов;
- повышенный холестерин;
- избыточное употребление алкоголя;
- сахарный диабет;
- заболевания печени, желчного пузыря, щитовидной железы;
- прием оральных контрацептивов;
- период менопаузы;
- вирусные и паразитарные инфекции;
- пищевая аллергия;
- беременность;
- наследственность.
Расскажем подробнее, что такое холецистит, как он лечится и какую роль в лечении заболевания играет питание.

Виды холецистита, формы и характерные симптомы
Холецистит бывает двух типов:
- Калькулезный – как правило, является следствием формирования камней в желчном пузыре. Для этого типа характерна яркая симптоматика в виде колик.
- Некалькулезный – возникает в результате переедания, сосудистых патологий, паразитарных инфекций, нарушения тонуса стенок желчного пузыря. Характеризуется более благоприятным течением.
Воспалительный процесс может быть острым или хроническим.
Для острой формы характерны:
- мощная приступообразная боль в правой части брюшины;
- привкус горечи;
- тошнота;
- не приносящая облегчения рвота;
- нарушение стула;
- желтый оттенок кожи, слизистых, глазных белков;
- повышение температуры тела до 39 градусов.
Острый воспалительный процесс развивается быстро. Человек с симптомами острого холецистита должен незамедлительно обратиться за врачебной помощью. Такие пациенты подлежат госпитализации в хирургическое отделение.
При хроническом течении больного беспокоят следующие симптомы:
- слабая боль или ощущение тяжести в районе правого бока;
- снижение аппетита;
- отрыжка с горечью;
- тошнота;
- пожелтение кожных покровов;
- мышечная слабость.
Хроническая форма развивается медленно. Симптоматика проявляется слабо, иногда хронический холецистит протекает вовсе без выраженных признаков. Дискомфорт может усиливаться после стресса, переедания, жирной пищи, употребления спиртных напитков. При обострениях пациент может испытывать те же симптомы, что при остром заболевании.
По степени развития воспалительного процесса можно выделить следующие формы заболевания:
- Легкая – характеризуется редкими краткосрочными приступами, которые сопровождаются слабо выраженным дискомфортом. Пищеварение не нарушается, другие органы пищеварительной системы функционируют без изменений.
- Средняя – обострения беспокоят пациента чаще трех раз в год и длятся несколько недель. Они сопровождаются болями и нарушением работы печени.
- Тяжелая – для этой формы характерны частые и длительные обострения, сильный болевой синдром, значительное ухудшение самочувствия. На фоне сбоя в работе соседних органов может развиться гепатит, панкреатит или другие осложнения холецистита, угрожающие жизни пациента.
Течение болезни зависит от формы, типа, индивидуальных особенностей организма. Легкая форма хорошо поддается лечению и имеет благоприятный прогноз, поэтому так важно вовремя обращаться за помощью к гастроэнтерологу или врачу общей практики.
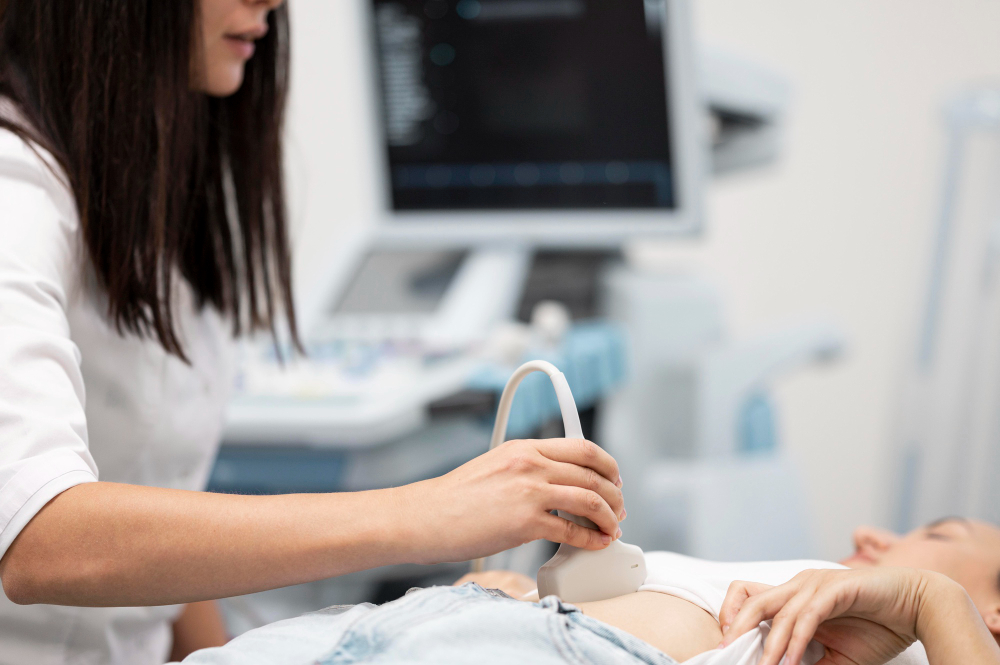
Диагностика заболевания
При холецистите диагностика основывается на симптоматике, жалобах пациента, врачебном осмотре, лабораторных и инструментальных методах обследования. Доктор назначает больному:
- Анализы крови: общий и биохимический. Для диагностики имеют значение такие показатели, как СОЭ, лейкоциты, билирубин, холестерин, печеночные ферменты. Анализ крови дает возможность определить масштабы воспалительного процесса и оценить состояние других органов.
- УЗИ желчного пузыря – самый простой и информативный метод. Позволяет обнаружить конкременты, оценить состояние стенок, проходимость протоков, сократительные функции органа.
- Холецистографию – рентгеновское обследование, направленное на выявление патологий желчевыводящей системы.
- Дуоденальное зондирование – анализ химических и физических свойств желчи.
В качестве дополнительных методов врач может назначить фиброгастродуоденоскопию, компьютерную или магнитно-резонансную томографию.
Холецистит: лечение препаратами
Лекарственные препараты эффективны в основном при некалькулезном холецистите. Задачи медикаментозной терапии – снять воспаление, устранить болевой синдром, восстановить функции пораженного органа. Для решения этих задач используют:
- спазмолитики для ослабления спазмов желчных путей;
- антибактериальные препараты – используются при обнаружении патогенных бактерий;
- желчегонные средства – стимулируют желчеобразование;
- препараты, нормализующие состав желчи — такие, как Урсаклин.
В дополнение к лекарственным препаратам пациенту могут порекомендовать физиотерапевтические процедуры: лазер, УВЧ, парафиновые аппликации.
При холецистите лечение должно проходить под полным контролем врача. Самолечение чревато обострением болезни, ухудшением состояния, развитием опасных осложнений. Врач же отслеживает динамику и меняет схему лечения в соответствии с состоянием больного.
При остром холецистите лечение пациентов осуществляется в условиях стационара. После стабилизации состояния и устранения острого воспалительного процесса пациенту назначают средства для улучшения желчеоттока, препараты, повышающие тонус желчного пузыря, витамины, а также специальную диету.
Хирургическое лечение
Если медикаментозная терапия не дает результат, пациенту назначают холецистэктомию. Это операция по удалению желчного пузыря. Показаниями для оперативного вмешательства служат:
- калькулезный холецистит, лечение которого может быть эффективным только при наличии холестериновых камней;
- некалькулезный тип, протекающий с осложнениями.
Операция может быть полостной или лапароскопической. Лапароскопия проводится чаще, так как это менее травматичный способ с наименьшим риском осложнений. Доступ к поврежденному органу обеспечивается за счет нескольких проколов на передней брюшной стенке. Восстановительный период занимает короткие сроки, пациент проводит в стационаре менее недели.
Чтобы быстрее восстановиться, нужно соблюдать рекомендации врача относительно физических нагрузок и специального питания, т. к. организму нужно время, чтобы пищеварительная система адаптировалась к отсутствию желчного пузыря. Период адаптации занимает в среднем от полугода до года. Далее для пациента нет особых ограничений, для хорошего самочувствия достаточно придерживаться принципов здорового образа жизни.

Диетотерапия при холецистите
Диета – важная часть терапии желчного пузыря. Без лечебного питания медикаментозная терапия не окажет должного эффекта. Общие правила питания при заболеваниях желчевыводящей системы:
- Питаться следует небольшими порциями 5 раз в день.
- Принимать пищу нужно по графику, в одно и то же время.
- Еда должна быть легко усваиваемой.
- Запрещено пропускать приемы пищи.
- Нужно ежедневно употреблять достаточное количество жидкости.
- В качестве кулинарной обработки разрешено использовать только отваривание, тушение, запекание без корочки, паровой способ приготовления.
Рацион должен состоять из нежирных продуктов, которые легко перевариваются. Его основа – каши, вегетарианские супы, овощи, некислые фрукты, нежирные виды мяса и рыбы, маложирные молочные и кисломолочные продукты, подсушенный хлеб. Запрещены к употреблению алкоголь, животные жиры, грибы, кислые фрукты и ягоды, бобовые, сдобная выпечка, шоколад, кофе, тонизирующие напитки.
Длительность диеты определяет врач. Не следует менять рацион без согласования с доктором. Правильное питание нормализует состояние системы пищеварения и снижает вероятность развития осложнений.
При признаках холецистита следует как можно быстрее обратиться за консультацией к врачу общей практики или гастроэнтерологу. Если проблему не лечить, возрастает риск развития перитонита, панкреатита, гнойных процессов в печени и других опасных для жизни патологий. Прогноз заболевания во многом зависит от того, насколько хорошо пациент выполняет рекомендации врача касательно диеты и приема медикаментов.