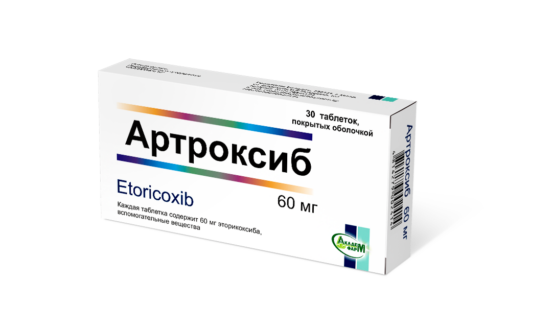
Препарат для быстрого и длительного обезболивания при заболеваниях суставов.

Дачный сезон в радость, а не в тягость. Как избежать мышечных и суставных болей при работе на огороде.
16.05.2025

Правильное питание и диета при артрозе
03.11.2023

Упражнения от боли в пояснице
26.09.2023

Как снять боль в пояснице
22.09.2023

Почему возникает боль в коленном суставе?
17.07.2023

Причины и лечение болей в пояснице
10.07.2023
Ревматическую лихорадку (ревматизм) обычно относят к болезням пожилого возраста и связывают с воспалением суставов. На самом деле патологический процесс чаще начинается именно в молодости и встречается даже у детей. Поражение суставов – лишь одно из проявлений заболевания, затрагивающего разные органы и системы.

Ревматизм – что это за болезнь?
С медицинской точки зрения ревматическая лихорадка – это системный воспалительный процесс аутоиммунной природы. Заболевание развивается после перенесенной острой респираторной инфекции (обычно стрептококковой) и поражает соединительную ткань. В результате страдает опорно-двигательный аппарат, сердечно-сосудистая и нервная системы.
Если раньше под ревматизмом понимали практически любые воспаления суставов, то сегодня природа болезни хорошо изучена, что позволяет назначать эффективное лечение. Определены и основные отличия ревматизма от ревматоидного артрита:
- Первый поражает суставы, кожу, сердечно-сосудистую и нервную систему, реже – легкие, почки и другие органы.
- Второй влияет строго на опорно-двигательный аппарат (кости, хрящи, мышцы, сухожилия).
Оба заболевания затрагивают соединительную ткань и приводят к ограничению подвижности, но лечатся по-разному. В то же время артрит может быть одним из проявлений ревматической лихорадки.
Причины и предпосылки ревматизма
Источником заболевания обычно становится гемолитический стрептококк группы B, вызывающий воспаление носоглотки и запускающий аутоиммунный процесс. В основе патологической реакции – сбой в системе распознавания организмом чужеродных агентов. Вырабатываемые антитела воспринимают белки соединительной ткани как опасные и атакуют их.
Инфекционно-аллергический процесс активизируется не у всех людей, переболевших фарингитом, тонзиллитом и другими воспалениями носоглотки. Не более 3% пациентов, перенесших острую стрептококковую инфекцию, впоследствии страдают ревматизмом. Предпосылкой выступает сниженный иммунитет и генетическая предрасположенность. В семьях, где уже встречались случаи заболевания, вероятность столкнуться с ним снова выше.
Спровоцировать обострение или начало ревматизма могут инфекционные и неинфекционные факторы:
- переохлаждение, тяжелая затяжная болезнь;
- неправильное лечение респираторной инфекции;
- недостаток микронутриентов (витаминов, минералов);
- другие аутоиммунные процессы;
- физическое или эмоциональное перенапряжение.
Дебют ревматической лихорадки, как правило, наблюдается в возрасте 5-15 лет, намного реже – у взрослых. У детей, не достигших 3 лет, почти не встречается. Девочки болеют чаще, чем мальчики. Соответственно женщины больше подвержены заболеванию (разница по сравнению с распространенностью среди мужчин – в 2-3 раза).
Как протекает ревматизм: формы, симптомы и особенности
Заболевание обычно стартует вскоре после перенесенной стрептококковой инфекции (спустя 2-3 недели) либо на фоне переохлаждения (в течение первых двух суток), в хроническую форму переходит через несколько лет. Как и большинство аутоиммунных состояний, протекает волнообразно: рецидивы сменяются периодами ремиссии.
Для первого приступа ревматизма свойственна острая симптоматика с повышением температуры, обильным потоотделением, головной болью, слабостью, увеличением лимфоузлов. Остальные признаки зависят от характера воспалительного процесса у конкретного пациента. Выделяют 3 формы заболевания, которые могут развиваться изолированно либо сочетаться между собой:
- Суставная. Воспаляются крупные и средние суставы: коленный, локтевой, голеностопный, лучезапястный, плечевой. Состояние сопровождается нарастающей болью и временным ограничением подвижности. Может присутствовать припухлость, но, как правило, без деформации костных сочленений. Специфическим признаком ревматизма является симметричность и мигрирующий характер воспаления. После приема противоревматических препаратов дискомфорт быстро проходит. Формируются подкожные узелки, которые появляются в области локтей, стоп, кистей рук, связок. Такие образования безболезненны, в процессе лечения могут самостоятельно рассасываться.
- Легочная. Ревматический плеврит обычно протекает в нетяжелой форме. Проявляется повышением температуры, болезненностью в области грудины, одышкой, сухим кашлем. Может прослушиваться плевральный шум.
- Нервная. В редких случаях ревматизм провоцирует воспаление мозговых оболочек. В таком случае характерны расстройства координации, мышечная слабость, неподвластные контролю движения, иногда – проблемы с речью, психические нарушения. Реакцией нервной системы может стать пляска святого Витта, при которой наблюдается непроизвольная двигательная активность. Состояние опасно риском удушья из-за сужения голосовой щели.
Для детей больше характерны кардиологические и кожные симптомы ревматизма, для взрослых – суставные. Нервная и легочная формы встречаются редко, затрагивая в основном молодых пациентов. В детском возрасте болезнь протекает тяжелее, но хорошо поддается медикаментозной терапии.
Осложнения ревматизма
Ревматическую лихорадку обязательно следует лечить. При отсутствии противовоспалительной терапии вероятно развитие тяжелых последствий с угрозой для жизни. Самым опасным осложнением считается тромбоэмболия легочной артерии. Также ревматизм может сопровождаться:
- поражением почек;
- мерцательной аритмией;
- миокардиосклерозом.
У детей и подростков возможно развитие абдоминального синдрома, протекающего с тошнотой, рвотой, повышением температуры тела, схваткообразной болью в животе.

Как лечить ревматизм?
Установить диагноз помогают лабораторные и инструментальные обследования: общий и иммунологический анализ крови, УЗИ, рентген, ЭКГ, МРТ, др. Лечение подбирается с учетом клинических проявлений ревматизма, но базовая терапия при всех формах включает:
- прием антибиотиков пенициллинового ряда для борьбы со стрептококком;
- использование нестероидных противовоспалительных препаратов (НПВП) для снятия воспаления в суставах;
- применение лекарственных средств для защиты и поддержки сердца;
- прием препаратов, стимулирующих иммунную систему.
Для длительного обезболивания при ревматизме суставов показано назначение НПВП последнего поколения – Артроксиба (действующее вещество – эторикоксиб). Для облегчения состояния привлекаются физиотерапевтические методы: УФ-облучение, УВЧ, парафинотерапия, электрофорез. При тяжелой форме заболевания может быть проведена хирургическая операция.
Профилактика ревматизма заключается в предупреждении заражения стрептококковой инфекцией. Это особенно актуально для детей со слабым иммунитетом, людей с генетической предрасположенностью. Рекомендованы: закаливание, активность на свежем воздухе, рациональное питание, здоровые привычки.
В случае воспаления носоглотки важен грамотный подбор терапии, чтобы не допустить развития ревматической лихорадки. При хронической форме заболевания необходимо контролировать состояние и вовремя прибегать к медикаментозному лечению. Игнорирование симптомов ревматизма может привести к потере подвижности, тяжелым осложнениям со стороны сердца, легких, почек, нервной системы.