Препарат для лечения заболеваний печени и желчевыводящих путей

Основы диетического питания при холецистите
28.12.2022

Холецистит: виды, диагностика, лечение, диетотерапия
28.12.2022

Камни в желчном пузыре: причины возникновения, симптомы методы диагностики и лечения
26.12.2022

Заболевания желчного пузыря: как заподозрить, как лечить, как правильно питаться?
26.12.2022
Значимость желчного пузыря для организма: функции органа, симптомы и профилактика заболеваний
20.12.2022

Что такое гастрит с рефлюксом желчи?
21.06.2022

Холестаз беременных: как определить и лечить
15.06.2022
Нарушения обменных процессов в организме могут стать причиной изменения свойств и состава желчи. Застоявшись и загустев, она приводит к выпадению осадка, который со временем превращается в твердые плотные образования – камни или конкременты. В таком случае говорят о развитии желчнокаменной болезни или холелитиаза.
У большинства пациентов в первые 10-15 лет заболевание протекает бессимптомно. Однако это не значит, что его можно оставить без внимания. На ранних стадиях холелитиаз хорошо поддается терапии, а вот лечить его в запущенных случаях намного сложнее, дольше и дороже, не говоря уже о высокой вероятности осложнений.
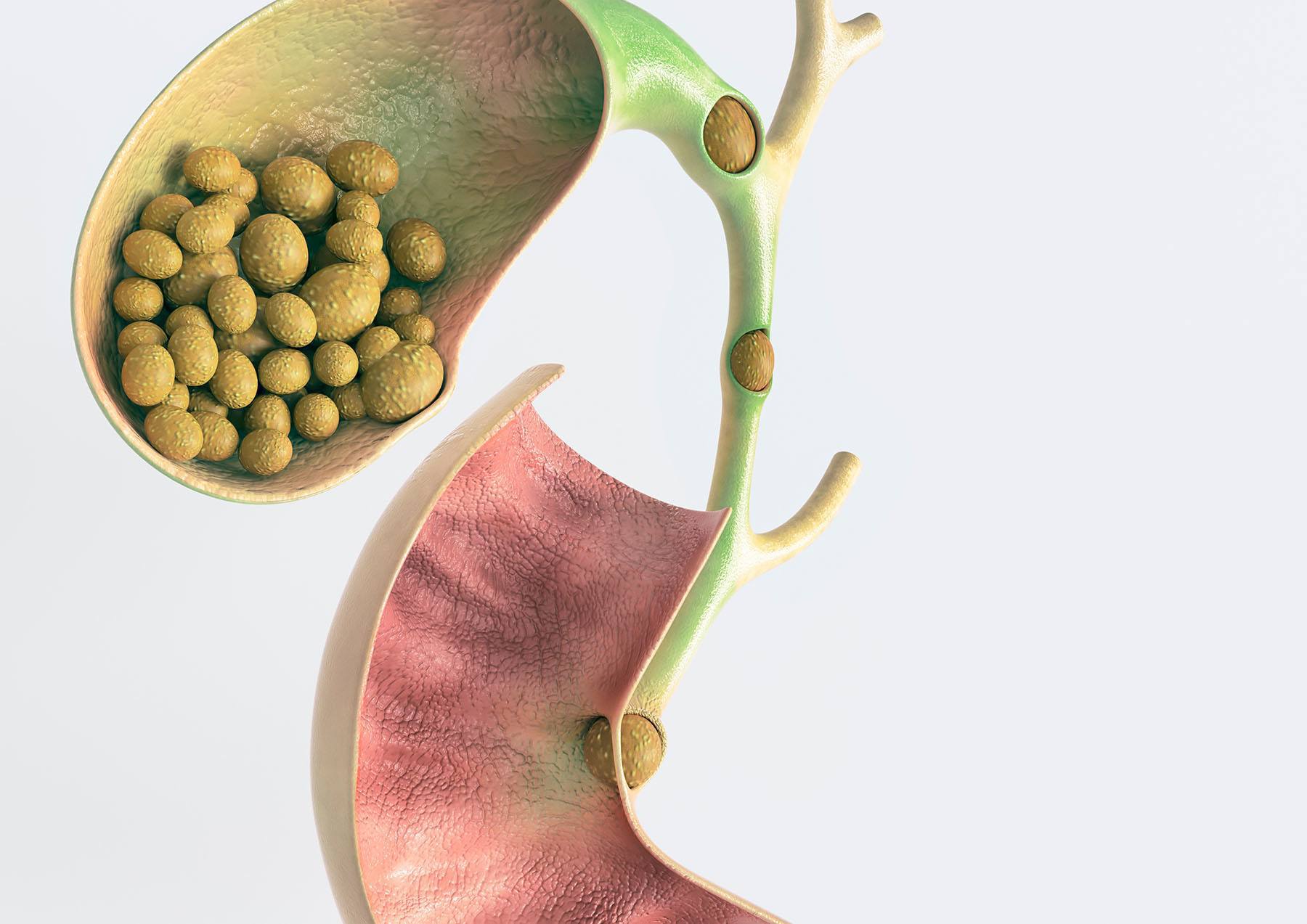
Причины желчнокаменной болезни
Холелитиаз диагностируется у 20% населения развитых стран, в то время как в бедных регионах встречается намного реже. Подобные наблюдения позволили установить связь между образованием желчных камней и особенностями питания, в частности – преобладанием в рационе блюд, насыщенных жирами, животным белком и быстрыми углеводами.
Причины развития желчнокаменной болезни еще исследуются, но к основным факторам риска относят:
- принадлежность к женскому полу. Женщины страдают холелитиазом в 2-5 раз чаще, чем мужчины. Многократные беременности, сопровождающиеся подъемом уровня эстрогенов, также повышают вероятность развития желчнокаменной болезни.
- возраст. С каждым годом риск образования камней увеличивается, достигая максимума к 70 годам. В старческом возрасте вероятность холелитиаза оценивается на уровне 30%.
- склонность к полноте и лишний вес. Избыточная масса тела наблюдается у большей части пациентов, страдающих желчнокаменной болезнью.
- ряд нарушений здоровья. Способствуют формированию камней хронические заболевания кишечника и поджелудочной железы, воспаления желчевыводящих путей, дисфункции билиарного тракта, затяжной гепатит с переходом в цирроз, гормональные и эндокринные патологии, серповидная или гемолитическая анемия.
Также провоцировать развитие желчнокаменной болезни может прием определенных лекарств (фибраты, гормональные контрацептивы), голодание, низкокалорийные диеты, быстрый сброс веса, малоподвижный образ жизни, наследственная предрасположенность. У детей и подростков холелитиаз встречается редко, среди причин преобладают врожденные аномалии, затрудняющие отток желчи, в т. ч. нарушения нервной регуляции.
Учитывая высокую вероятность длительного бессимптомного «камненосительства», пациентам из группы риска (при совпадении 2 и более факторов предрасположенности), рекомендуется ежегодно делать УЗИ желчного пузыря и протоков. Профильное обследование позволяет выявить проблему на ранней стадии, когда камни еще не образовались, но желчь уже приобрела специфический «замазкообразный» характер: стала густой, неоднородной, с признаками осадка.
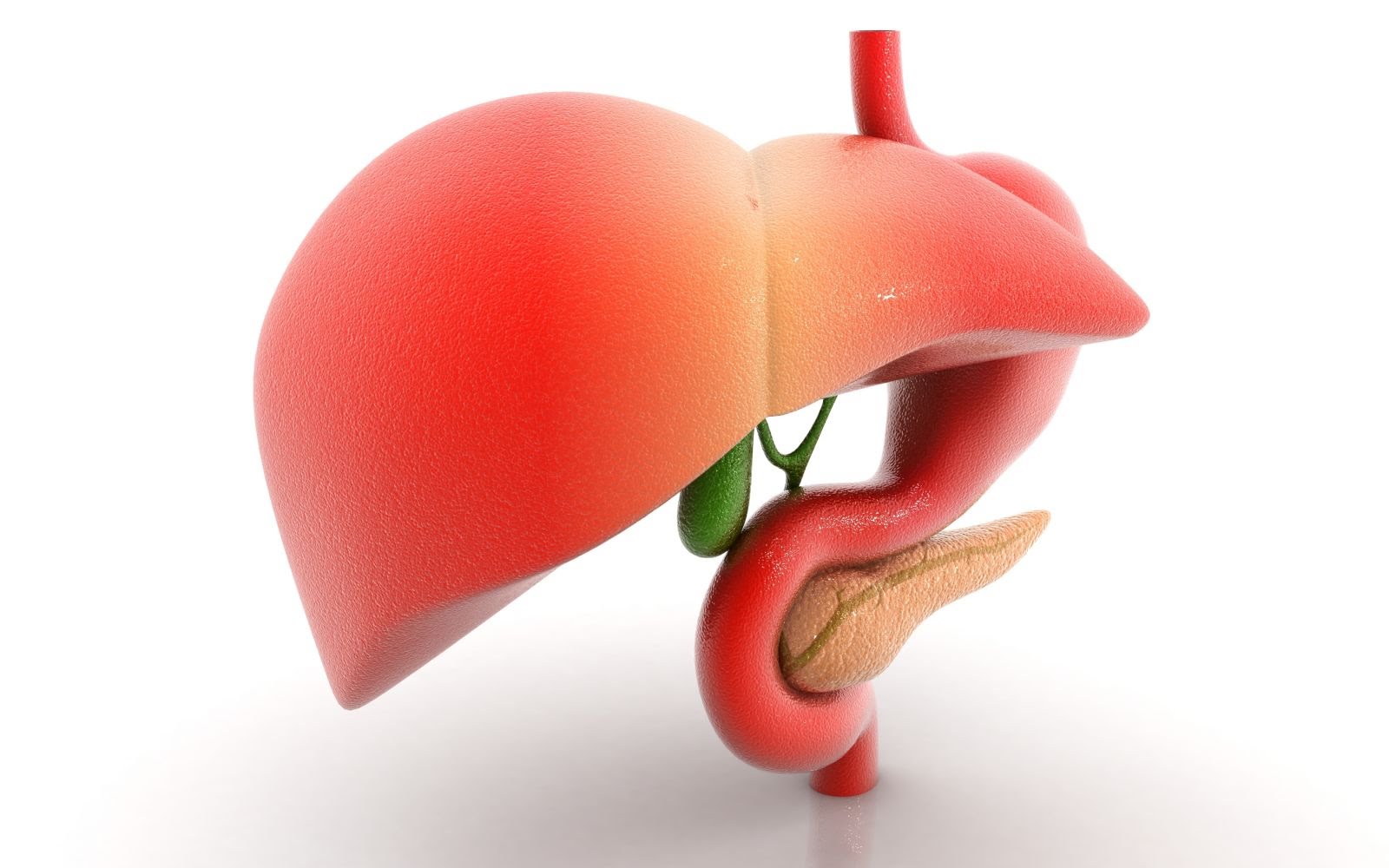
Признаки желчнокаменной болезни
Холелитиаз на ранних стадиях может долго не тревожить человека, медленно развиваясь на фоне мнимого благополучия. У большинства пациентов желчнокаменная болезнь обнаруживается случайно – во время комплексного обследования по поводу других проблем со здоровьем. Появление явных клинических симптомов, как правило, связано с периодом обострения, когда человеку требуется экстренная медицинская помощь.
Первые сигналы желчнокаменной болезни похожи на симптомы банального расстройства пищеварения. После употребления жирных, жареных, соленых продуктов, копченостей, маринадов или вина может присутствовать дискомфорт в правом подреберье, который сопровождается:
- частой отрыжкой, тошнотой;
- запорами, метеоризмом;
- тяжестью в животе;
- горьким привкусом во рту по утрам;
- усталостью, раздражительностью.
Нередко такая симптоматика беспокоит в течение нескольких лет, но ей не придают значения, списывая неприятные ощущения на переедание или «ленивый» кишечник. Если на этом этапе не посетить врача и не назначить лечение, желчнокаменная болезнь будет прогрессировать и приведет к приступам печеночной колики, которые сопровождаются тяжелыми клиническими проявлениями:
- интенсивной, резкой, схваткообразной болью в правом подреберье, отдающей в плечо, лопатку, область груди или живота;
- тошнотой, рвотой, реже – лихорадкой и признаками интоксикации;
- сопутствующими осложнениями (острый холецистит, панкреатит, холангит, паппилит, механическая желтуха, печеночная недостаточность).
Отрыжка, чувство распирания и отвращение к жирной пище для обострения желчнокаменной болезни не характерны. Лабораторные исследования могут не выявлять никаких отклонений, поэтому для постановки диагноза назначается УЗИ, а для детального обследования желчного пузыря и системы потоков – МРТ.
В более чем половине случаев первый приступ печеночной колики проходит самостоятельно, без медицинского вмешательства, но у 70% больных повторяется снова спустя несколько недель или лет. У 10-20% пациентов вероятно развитие осложнений, требующих экстренной операции. В зависимости от тяжести состояния могут быть удалены только камни или полностью желчный пузырь (холецистэктомия – золотой стандарт в лечении заболевания).
Виды желчнокаменной болезни
Основная классификация холелитиаза основана на принципе локализации каменных отложений. Чаще всего они формируются в желчном пузыре, реже – в общем желчном или печеночных протоках. В зависимости от места образования конкрементов выделяют следующие типы патологии:
- холецистолитиаз (камни расположены непосредственно в желчном пузыре);
- холедохолитиаз (твердые отложения сосредоточены в общем желчевыводящем протоке);
- внутрипеченочный холелитиаз (конкременты находятся в протоках внутри печени).
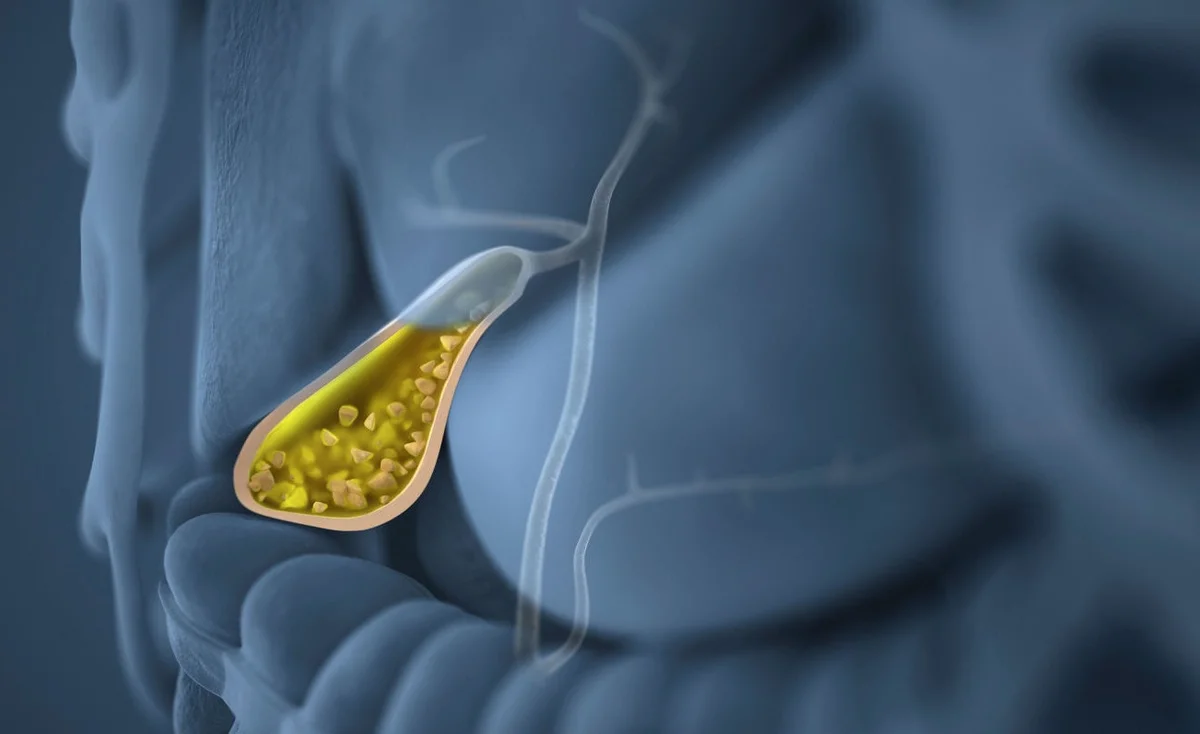
Камни, формирующиеся из-за застаивания желчи, отличаются по составу, количеству и размеру. Их диаметр может быть не больше песчинки или достигать параметров грецкого ореха. Количество колеблется от одного до сотни и более. Мелкие конкременты (до 2 см), как правило, не беспокоят, а крупные (свыше 2-3 см) – необходимо удалять хирургическим путем, так как они часто провоцируют печеночную колику и осложнения.
Что касается состава, то желчные камни бывают:
- холестериновые. Появляются при нарушении обменных процессов, как правило, непосредственно в желчном пузыре. Состоят в большей степени из холестерина, часто бывают крупными, обычно имеют округленную форму.
- пигментные (билирубиновые). Возникают при избытке в организме гемоглобина, в основном – из-за болезней, сопровождающихся ускоренным распадом эритроцитов. Образуются в желчном пузыре либо протоках. Обычно небольшие, но многочисленные.
- известковые. Наблюдаются очень редко, но в больших количествах. Появляются на фоне воспаления стенки желчного пузыря. Состоят преимущественно из солей кальция, имеют желто-коричневую окраску и слоистую структуру. Могут находиться в разных участках.
В отдельную категорию относят смешанные камни (около 80% образований), внутренняя часть которых состоит из органических веществ, а внешняя – из отложений холестерина, пигментов, солей кальция. В сложных конкрементах (до 10%) внутри находится холестерин, а в оболочке присутствуют также билирубин и кальций.
Лечение желчнокаменной болезни
Тактика медицинской помощи при холелитиазе зависит от прогресса в формировании камней и сопутствующей симптоматики. Чем раньше обнаружена желчнокаменная болезнь, тем больше шансов обойтись без оперативного лечения, а ограничиться консервативными методами.
Стадия I (предкаменная)
Для начального этапа холелитиаза характерно изменение свойств желчи при отсутствии твердых отложений. Если приступить к терапии на этой стадии, можно предупредить образование камней и остановить развитие заболевания.
В целях нормализации характеристик желчи пациент получает рекомендации по:
- коррекции образа жизни. Для профилактики застойных явлений в желчном пузыре рекомендованы занятия физкультурой;
- контролю веса и рациону питания. Может быть назначена специальная диета.
- работе с хроническими заболеваниями. Особый упор делается на состоянии гормонального фона, а также эндокринной и пищеварительной системы.
Дополнительно гепатолог назначает препараты для улучшения работы печени и нормализации характеристик желчи. Очень важно контролировать состояние и проходить регулярную диагностику, чтобы не допустить прогрессирования заболевания.

Стадия II (формирование камней)
Для данного этапа характерно появление одиночных или множественных конкрементов в желчном пузыре, которые пока не вызывают серьезных опасений. Характерная симптоматика может отсутствовать или маскироваться под расстройства пищеварения. Иногда присутствует чувство тяжести и распирания в правом подреберье, реже – диагностируется печеночная колика.
Помимо рекомендаций, направленных на коррекцию образа жизни, рациона питания и нормализацию липидного обмена, врач назначает медикаментозные препараты для растворения камней, например Урсаклин. В состав лекарств, стимулирующих распад холестериновых отложений, входят желчные кислоты, либо вещества, стимулирующие их выработку. Если диаметр конкрементов превышает 15-20 мм и появляется риск осложнений, может рассматриваться вопрос об оперативном лечении.
Стадия III (частые обострения)
На данном этапе развивается хронический рецидивирующий холецистит, который сопровождается симптомами воспаления и приступами печеночной колики. Камни могут провоцировать закупорку протоков и нарушать отток желчи. Консервативное лечение при таком течении желчнокаменной болезни уже не приносит результатов и может быть небезопасным. Назначается плановая операция. Современная хирургия позволяет проводить ее с минимальным повреждением тканей и быстрым восстановлением.
Стадия IV (развитие осложнений)
Появление признаков желтухи, кожного зуда, сильных болей и рвоты, не приносящей облегчения, изменение цвета мочи и кала, сигнализируют о запущенной форме заболевания. Часто ей сопутствует лихорадка и признаки интоксикации. Чтобы не допустить летального исхода, пациенту экстренно проводят операцию по удалению желчного пузыря.
После холецистэктомии отдельные симптомы желчнокаменной болезни, а именно боль, тошнота, диспепсические расстройства, могут сохраняться. Подобное состояние называется постхолецистэктомический синдром (ПХЭС). Он требует дополнительного обследования, консультации гепатолога и строгого соблюдения его рекомендаций.